Почечная недостаточность — узнайте об этом больше

Почки — жизненно важные органы. Они отвечают за выведение продуктов жизнедеятельности, регулирование уровня жидкости и выработку некоторых гормонов. Когда почки не могут полноценно выполнять эти функции, возникает почечная недостаточность. Обычно это происходит постепенно в течение длительного времени (хроническая болезнь почек) из-за таких заболеваний, как диабет, хроническое воспаление почек, повышенное артериальное давление и поражение сосудов. Иногда хроническая болезнь почек возникает по причине внезапной почечной недостаточности или острого повреждения почек.

Гемодиализ
Наиболее распространенный метод лечения болезни почек последней стадии (ESRD). При гемодиализе кровь очищается с помощью специального фильтра — диализатора. Обычно он проводится в диализном центре под наблюдением опытного медицинского персонала.

Диализ в брюшной полости
Обычно процедура повторяется около четырех раз в день. Процедура должна выполняться аккуратно, чтобы избежать таких рисков, как перитонит — инфекция брюшины. Эта процедура проста в освоении. Поэтому пациенты могут проводить этот вид диализного лечения без посторонней помощи, не выходя из дома.
При этом виде терапии функция почек осуществляется брюшиной в брюшной полости. С помощью небольшого хирургического вмешательства в брюшную полость на постоянной основе вводится мягкая трубка или катетер.
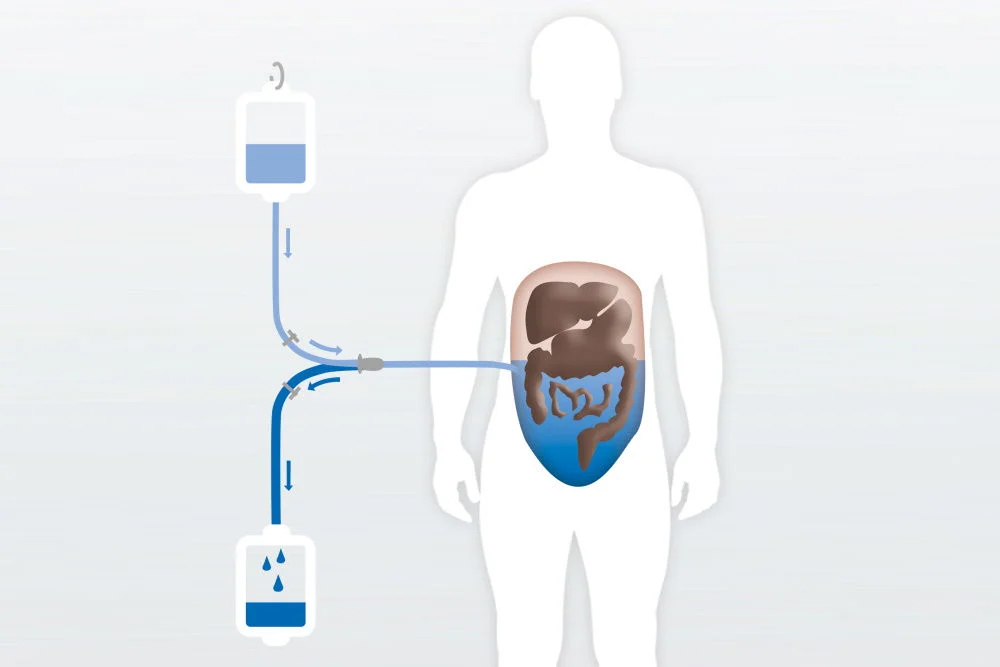
Преимущества
Меньше изменений в распорядке дня по сравнению с гемодиализом, тем более, что для лечения не нужно ездить в диализный центр. Проще сохранить трудовую деятельность. Меньше ограничений в отношении еды и питья, поскольку лечение проводится ежедневно, то есть продукты жизнедеятельности и избыточная жидкость удаляются постоянно. Контроль терапии и обследование центре необходимо проводить только раз в месяц.
Жизнь с новой почкой
Пересадка почки часто является заветным желанием многих больных с ХПП 5 стадии. Это означает возвращение к жизни, не зависящей от диализа — без ограничений в графике, диете и путешествиях. Но ответственность за длительность работы трансплантированного органа лежит не только на медицинском персонале, но и на пациенте.

Возможна ли пересадка почки в моем случае?
Многие пациенты считают, что после трансплантации качество их жизни лучше, чем на диализе. Это может дать больше свободы, поскольку больше не нужно посещать диализ, и меньше ограничений в питании или употреблении жидкости.
Однако если вы ждете трупную почку, то могут пройти месяцы или даже несколько лет, пока будет найдена подходящая донорская почка. Трудно сказать, как долго вам придется ждать, некоторым людям везет, и они получают трансплантат быстро, другие проводят в листе ожидания больше времени. Для некоторых пациентов это время ожидания может быть трудным, вызывать разочарование и стресс. Эти чувства естественны, и ваш врач и медперсонал помогут вам справиться с любыми опасениями.
Трансплантация почки требует проведения операции по пересадке здоровой почки от другого человека в ваш организм. Прежде чем назначить дату операции, необходимо пройти различные обследования. Во время операции почка помещается в нижнюю часть живота и соединяется с артерией и веной. Затем кровь проходит через трансплантат, и он начинает вырабатывать мочу.
Важно также знать, что трансплантация почки не излечивает заболевание почек. Чтобы защитить почку от отторжения организмом или рецидива основного заболевания почек, необходимо ежедневно принимать лекарства и регулярно консультироваться с врачом.
Пожалуйста, всегда консультируйтесь со своим нефрологом.
Лекарства
Как пациенту, находящемуся на гемодиализе или перитонеальном диализе, вам будут назначены различные препараты для разных целей. Вы всегда должны знать названия, назначение и способ применения лекарств, которые вы принимаете. Не стесняйтесь обращаться к врачу или медицинскому персоналу вашего центра. Нарушение функции почек и гемодиализ могут кардинально изменить действие лекарств. Проконсультируйтесь с врачом, прежде чем вносить какие-либо изменения в принимаемые вами лекарства. Наиболее часто используются следующие препараты, приведенные далее.

Многие пациенты страдают от повышенного артериального давления (гипертонии). Гипертония может нанести вред. Поэтому артериальное давление необходимо регулировать контролируя сухой вес и соответствующими препаратами.
Эритропоэтин, часто называемый ЭПО — это гормон, вырабатываемый почками и стимулирующий костный мозг к производству эритроцитов. Поскольку выработка эритропоэтина у пациентов с хронической болезнью почек снижена, уменьшается и количество красных кровяных телец. Это является основным фактором, приводящим к состоянию, известному анемия. Синтетический эритропоэтин может вводиться внутривенно или подкожно в качестве заменителя естественного эритропоэтина для поддержания достаточного количества красных кровяных телец. Он также может вводиться через кровеносные магистрали диализного аппарата во время процедуры диализа.
Железо является важнейшей составной частью гемоглобина — основного белка, входящего в состав нормальных эритроцитов. Без железа организму трудно создать достаточное количество здоровых эритроцитов. Именно поэтому часто необходимо получать препараты железа. Обычно железо вводится внутривенно в центре диализа.
В норме почки выводят из организма фосфаты, которые всасываются с пищей. При хронической почечной недостаточности этого не происходит. Поэтому уровень фосфатов в организме повышается и в сочетании с другими веществами вызывает поражение кровеносных сосудов, костей, а иногда и кожи. Серьезным побочным эффектом повышения уровня фосфатов может быть артериосклероз, т. е. кальцификация сосудов, которая может привести к сердечным заболеваниям. В этом отношении помогает диализ, но он может удалить только часть избыточного фосфата. Это означает, что уровень фосфатов в организме должен быть снижен еще больше за счет низкого потребления фосфатов и приема соответствующих лекарственных препаратов, называемых фосфатбиндерами. Эти препараты «связывают» фосфаты в кишечнике, чтобы они не могли всасываться в кровь.
Витамин D активируется в почках и необходим для выполнения множества функций в организме. Например, он необходим для здоровья костей. Людям с заболеваниями почек часто назначают витамин D в предварительно активированной форме, поскольку их почки больше не могут активировать витамин D.

Вы нуждаетесь в диализе, поскольку у вас развилась почечная недостаточность. Ваши почки перестали или почти перестали работать. Почки — это фильтрующая система организма, избавляющая его от токсинов и химических веществ, которые не нужны организму и могут нанести ему вред. Почечная недостаточность, если ее не лечить, приводит к летальному исходу, но современная медицина предлагает нам поддерживающие жизнь методы лечения, в том числе гемодиализ.
Гемодиализ и перитонеальный диализ проводятся с середины 1940-х годов. Диализ как регулярное лечение был начат в 1960 г., сейчас это стандартный метод во всем мире. Непрерывный амбулаторный перитонеальный диализ (CAPD) начал проводиться в 1976 году. Эти методы лечения помогли тысячам пациентов. В настоящее время диализ является хорошо отработанной процедурой, которую проходят тысячи пациентов по всему миру.
Нет. Лечение диализом заменяет лишь некоторые функции почек, поэтому его принято называть заместительной почечной терапией. Однако в настоящее время существует множество различных методов лечения почечной недостаточности, и все новые и новые методы находятся в стадии изучения. В целом эти методы лечения позволяют лишь замедлить прогрессирующую потерю функций почек, но не могут полностью остановить или обратить вспять эту потерю. Поэтому необходимы такие методы заместительной почечной терапии, как гемодиализ или трансплантация почки.
Почечная недостаточность неудобна, опасна для жизни и сопровождается различными тяжелыми симптомами. Диализная терапия помогает компенсировать все эти недостатки, но не может вылечить почечную недостаточность. Общение с медицинским персоналом в открытой атмосфере поможет вам получить наиболее подходящую и удобную терапию.
Мы не можем обещать, что на диализе вы будете чувствовать себя так же хорошо, как и до развития почечной недостаточности, поскольку нет реальной замены вашим собственным здоровым почкам. Но для того, чтобы вы как можно лучше себя чувствовали, ваше лечение будет состоять из трех основных элементов: диализа, диеты и лекарств. Диета при гемодиализе довольно строгая, чтобы привыкнуть к ней может потребоваться некоторое время. Ограничивается потребление жидкости, нужно быть осторожным с продуктами, содержащими много натрия и калия. Но при наличии фантазии можно готовить вкусные блюда. Более подробную информацию можно найти на этом сайте. Ваш лечащий врач также подробно расскажет вам о диете. Существует ряд препаратов, которые необходимо принимать для предотвращения некоторых осложнений диализа. Если соблюдать осторожность и следовать полученным рекомендациям, вы сможете выполнять большинство обычных действий.







